Lo shock anafilattico (o anafilassi) è la più grave forma di reazione allergica ed è caratterizzato da un esordio improvviso ed un’evoluzione altrettanto rapida; in assenza di un tempestivo trattamento può provocare il decesso del paziente.
Si parla di “reazione allergica” quando il sistema immunitario sviluppa una risposta abnorme ed eccessiva nei confronti di una sostanza che prende il nome di “allergene”; nel caso dello shock anafilattico l’individuo è già entrato in contatto precedentemente con un determinato antigene, e al secondo contatto può scatenarsi lo shock anafilattico.
Le cause più frequenti di sono:
- punture di insetti o veleni di altri animali,
- alimenti,
- farmaci.
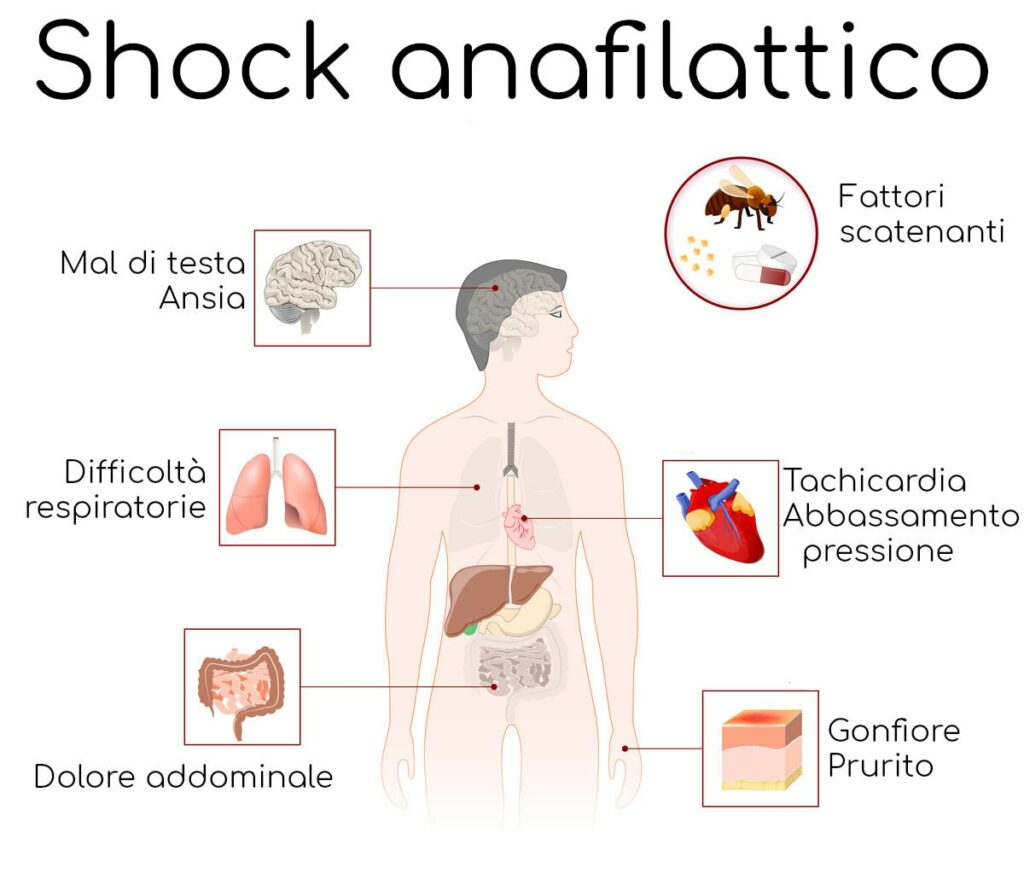
Lo shock anafilattico si presenta con sintomi piuttosto tipici, legati ai due aspetti caratterizzanti la reazione:
Shock (sindrome causata da un’insufficiente distribuzione di sangue nell’organismo)
- perdita di coscienza,
- improvviso calo della pressione arteriosa.
Anafilattico (ossia legato ad una reazione allergica)
- orticaria (pomfi cutanei),
- gonfiore di palpebre, labbra, lingua e il resto del viso (angioedema),
- prurito e rossore cutaneo,
- dispnea e attacco d’asma con difficoltà a respirare.
Lo shock anafilattico è una vera e propria emergenza medica, che richiede l’immediato intervento del Pronto Soccorso. Intervenendo prontamente col giusto trattamento, basato su antistaminici, cortisonici, adrenalina ed altre misure di sostegno, è possibile recuperare le condizioni del paziente evitando l’esito infausto.
Cosa fare in caso di shock anafilattico
Lo shock anafilattico rappresenta un’urgenza medica e le due azioni che possono fare la differenza a livello di vita del paziente sono:
- contattare il 118 (in Svizzera 144!),
- assisterlo nella pratica dell’auto-iniezione (quando sia disponibile l’autoiniettore di adrenalina).
Successivamente, in attesa dei soccorsi, è consigliabile:
- rimuovere l’eventuale causa della reazione (per esempio il pungiglione dell’ape dalla pelle),
- far stendere il paziente sulla schiena, a meno che non sia incosciente, in stato di gravidanza o non presenti già difficoltà respiratorie,
- somministrare una seconda dose di adrenalina dopo 5-15 minuti se i sintomi non migliorano.
Si raccomanda di trasferire sempre e comunque il paziente in Pronto Soccorso, anche in caso di miglioramento (non è raro osservare un nuovo successivo peggioramento).
Cause
Lo shock anafilattico è una condizione fortunatamente rara, che si presenta in 2-3 casi su 100.000 persone all’anno. Negli ultimi tempi si è assistito ad un leggero incremento dell’incidenza, accanto però ad una riduzione del tasso di mortalità grazie alla disponibilità di un trattamento efficace. La diffusione è maggiore in giovane età e nel sesso femminile.
Il termine medico che identifica più correttamente lo shock anafilattico è “reazione di ipersensibilità di I tipo” e se ne può suddividere la genesi in due momenti fondamentali:
- sensibilizzazione del sistema immunitario verso un determinato antigene senza che si manifesti alcun sintomo (fase 1)
- al secondo contatto con lo stesso antigene il sistema immunitario si trova già sensibilizzato verso quella sostanza e pronto a scatenare la reazione allergica (fase 2).
Qualora quest’ultima sia abnorme ed eccessiva prende il nome di shock anafilattico, con la comparsa in breve tempo di diversi sintomi che coinvolgono l’intero organismo, fino al possibile decesso.
L’esposizione ad un determinato antigene può avvenire attraverso diverse vie:
- inalazione,
- ingestione,
- contatto,
- inoculazione.
Le sostanze che più frequentemente si rendono responsabili di shock anafilattico sono:
- Punture di insetti (ape, vespa, calabrone,…)
- Veleni di vari animali (serpente, tarantola, ragno,…)
- Alimenti:
- frutta secca come arachidi e noci,
- pesci, crostacei e frutti di mare
- frutta come fragole e pesche
- latte animale, uova,
- ortaggi e verdure.
- Farmaci: qualsiasi farmaco può causare lo shock, ma i più frequenti sono la penicillina e altri antibiotici, farmaci utilizzati in anestesia generale, mezzi di contrasto per gli esami di imaging.
Esistono tantissimi altri antigeni che si rendono responsabili di reazioni allergiche, ma che solo raramente possono provocare shock anafilattico, come nel caso di:
- polline e altri allergeni che possono essere inalati (ad esempio allergie stagionali),
- esercizio fisico,
- lattice e nichel,
- altre sostanze non riconoscibili (in tal caso si parla di “anafilassi idiopatica”).
Fattori di rischio
Alcune condizioni aumentano il rischio che in seguito ad una reazione allergica si sviluppi uno shock anafilattico; i principali fattori di rischio sono:
Individui affetti da malattie atopiche come:
- dermatite atopica (eczema),
- asma,
- rinite allergica
- allergie alimentari;
- familiarità per allergie e shock anafilattico,
- precedente shock anafilattico.
Sintomi
Il quadro clinico dello shock anafilattico è tipico e ben riconoscibile; i sintomi che possono comparire da pochi minuti a poche ore dal contatto con l’antigene e coinvolgono diversi apparati contemporaneamente:
Cute:
Abbiamo come sintomo principale l’orticaria generalizzata, caratterizzata dall’eruzione cutanea di elementi rilevati e pruriginosi chiamati pomfi. Compaiono anche prurito, angioedema (gonfiore di cute e mucose), pallore o rossore. Quest’ultimo è caratterizzato dal gonfiore a livello del viso (palpebre, guance, labbra) ma anche della lingua e della laringe. L’angioedema della laringe è il sintomo più pericoloso poiché può provocare un’ostruzione della vie aeree con crisi respiratoria.
Apparato respiratorio:
Possono presentarsi: dispnea (difficoltà respiratoria con sensazione di fame d’aria) soprattutto in caso di angioedema della laringe; attacchi di asma con fischi, sibili e ronchi; stridore laringeo.
Apparato cardiovascolare:
Si verifica un improvviso calo di pressione (ipotensione), legato alla vasodilatazione sistemica provocata a sua volta da massivo rilascio di istamina. L’abbassamento di pressione può provocare vertigini, senso di svenimento fino alla sincope con perdita di coscienza; provoca inoltre la comparsa di tachicardia compensatoria. Nei soggetti cardiopatici vi è un aumentato rischio di infarto cardiaco per vasospasmo coronarico.
Altri sintomi:
-
- nausea e vomito,
- dolore addominale,
- confusione,
- vertigini,
- cefalea,
- incontinenza urinaria.
Diagnosi
Lo shock anafilattico viene diagnosticato sulla base dei sintomi e del quadro clinico che, non appena venga riconosciuto, deve spingere all’allerta dei soccorsi (chiamando il 118 o trasportando il soggetto colpito in Pronto Soccorso).
Una volta terminata la fase di emergenza e alla dimissione dall’ospedale, l’individuo dovrà collaborare con il medico per risalire al fattore scatenante lo shock (nel caso non fosse stato riconosciuto inizialmente).
L’anamnesi è lo strumento diagnostico principale che vede il medico porgere al paziente una serie di domande per ottenere importanti risposte riguardo:
- tipo di allergene (alimentare, inalante, farmacologico, veleno,…),
- tempo di comparsa della reazione anafilattica,
- possibile correlazione tra shock e un eventuale antigene.
Il medico si avvarrà inoltre di diversi test allergologici per risalire alla sostanza coinvolta tra cui:
- prick test,
- prist test,
- rast test.
Lo shock anafilattico entra in diagnosi differenziale con altri disturbi che andranno prontamente esclusi, prima di intraprendere uno specifico trattamento:
- grave attacco d’asma,
- attacco di panico,
- sincope,
- aritmia o infarto cardiaco,
- sindrome sgombroide
Cura
Lo shock anafilattico è un’emergenza medica che richiede trattamento immediato. Una volta ospedalizzato il paziente sarà necessario somministrare:
- antistaminici,
- cortisonici per via endovenosa (desametasone, betametasone),
- adrenalina (farmaco salvavita per lo shock anafilattico),
- liberazione e gestione delle vie aeree, con eventuale somministrazione di ossigeno,
- controllo sotto stretta osservazione per almeno 24 h.
Prevenzione
Prevenire uno shock anafilattico seguendo determinati accorgimenti può rappresentare un vero e proprio “salvavita” per i soggetti a rischio.
In caso di allergie alimentari è opportuno evitare le sostanze coinvolte, leggendo attentamente l’etichetta se si tratta di cibo confezionato, e avvisando pro-tempore il personale di un ristorante o di una pizzeria evitando ogni possibile forma di contaminazione del cibo con tale allergene.
In caso di allergia ai farmaci, farne sempre comunicazione al medico di famiglia, nonché ai medici ospedalieri in caso di ricovero od intervento chirurgico.
In caso di reazioni avverse a punture di insetti, usare indumenti a maniche lunghe con pantaloni lunghi, usare repellenti per insetti, evitare gite o vacanze in luoghi “immersi nella natura” dove è più rischioso che avvenga il contatto con gli insetti.
| Fonte: https://www.valorinormali.com |
| Le foto presenti sul sito sono state in larga parte reperite su Internet e quindi valutate di pubblico dominio. Se i soggetti o gli autori avessero qualcosa in contrario alla pubblicazione, non avranno che da segnalarlo all’indirizzo e-mail admin@soccorritori.ch, lo Staff provvederà prontamente alla rimozione delle immagini utilizzate. |
Segue approfondimento…