Cinque casi che sembrano e suonano come un STEMI, ma non lo sono

L’ECG potrebbe indicare un STEMI, ma ci sono altri tipi di pazienti con dolore toracico cui segni, sintomi e ECG possono simulare un STEMI.
Il dolore toracico è un’emergenza comune che i soccorritori in emergenza preospedaliera devono essere esperti nel diagnosticare e trattare. I pazienti con dolore toracico che hanno un sopraslivellamento ST di solito hanno un infarto miocardico (STEMI). Vi sono, tuttavia, altri tipi di pazienti con dolore al petto, i soccorritori devono avere familiarità con i cui segni, sintomi, e ECG possono mimare un STEMI.
In questo articolo discuteremo cinque potenziali cause di dolore toracico con sopraslivellamento ST in cui i pazienti non stanno avendo un STEMI: dolore al petto cocaina, dissezione aortica, pericardite, pneumomediastino e pneumotorace.
1. Cocaina e dolore toracico
L’uso di cocaina è diffuso, più di mezzo milione pazienti sono visti in ospedale per problemi medici correlati alla cocaina ogni anno, molti che arrivano tramite i servizi di soccorso. Il dolore al petto è la più comune complicazione per gli utenti e richiede cure d’emergenza, dolore al torace o altre complicanze cardiache sono viste in circa il 60% dei pazienti che si presentano al pronto soccorso.
Sebbene l’uso di cocaina deve sempre essere preso in considerazione nei pazienti più giovani con dolore toracico, l’uso di cocaina è aumentato drammaticamente in quelli oltre i 50 anni e dovrebbe essere considerata in tutti i nuovi pazienti con dolore toracico di nuova insorgenza indipendentemente dall’età.
Anche se solo una piccola percentuale di pazienti con dolore toracico legati alla cocaina hanno un infarto del miocardio, quasi tutti i pazienti hanno i sintomi tipici anginosi di dolore toracico retrosternale, descritto come oppressione toracica, comunemente associata con dispnea, sudorazione, palpitazioni, nausea e ansia.
A peggiorare le cose, questi pazienti, difficilmente hanno ECG normali, dopo l’uso di cocaina, e la maggior parte dei pazienti che hanno usato cocaina cercano un medico in caso di disturbi cardiopolmonari e avendo cambiamenti sull’ ECG che possono essere facilmente confusi con ischemia o infarto.
In uno studio, solo il 32% dei pazienti che hanno utilizzato cocaina avevano un ECG normale mentre il 42% ha avuto un sopraslivellamento del tratto ST; il resto ha avuto altre anomalie, tra cui inversioni dell’onda T e / o risultati non specifici. Da notare, nessuno dei pazienti con sopraslivellamento ST in ultima analisi, ha avuto un evidenza di infarto miocardico. Altri studi hanno mostrato risultati simili.
I soccorritori dovrebbero capire che la maggior parte dei pazienti con dolore toracico legati alla cocaina avranno ECG anormale, e che, sorprendentemente, la maggior parte del sopraslivellamento del tratto ST in questo gruppo di pazienti non rappresenta un STEMI. L’infarto del miocardico legato alla cocaina si verifica però, e da qualche parte tra il 0-6% dei pazienti con dolore al petto cocaina avranno uno STEMI o un infarto senza sopraslivellamento del tratto ST.
La cocaina provoca dolore al petto, l’ischemia e l’infarto tramite diversi meccanismi basati sulle sue proprietà farmacologiche. E ‘anche un potente agonista alfa con conseguente intensa vasocostrizione e un marcato aumento della resistenza periferica totale, o post-carico. Questo può portare un importante aumento della pressione sanguigna nel cervello, aorta e circolazione sistemica.
Questa stessa vasocostrizione può causare notevole diminuzione del flusso coronarico. La cocaina è un potente agonista beta, con conseguente aumento della frequenza cardiaca, aumento della forza della contrattilità miocardica e un importante aumento del consumo di ossigeno. Pertanto, nel momento in cui il cuore ha bisogno maggior flusso di sanguigno e consegna di ossigeno a causa della velocità indotta da beta e aumenta contrattilità, flusso di sangue è diminuito a causa della vasocostrizione indotta da alfa.
Questi effetti ischemici sono amplificati dalla capacità della cocaina di aumentare l’aggregazione piastrinica, la sua accelerazione di aterosclerosi e di stimolazione della formazione di trombi. Oltre a causare l’ischemia miocardica e l’infarto, le proprietà farmacologiche della cocaina possono anche causare emergenze ipertensive, emorragia intracranica, edema polmonare e dissezione aortica.
L’infarto miocardico da cocaina può verificarsi subito dopo l’uso o nel corso delle prossime 12-18 ore. Il rischio di infarto miocardico aumenta fino a 24 volte entro la prima ora del consumo di cocaina e poi si assottiglia nel corso del tempo.
Perché di solito è clinicamente impossibile differenziare il dolore al petto indotto da cocaina da una vera ischemia e infarto miocardico, tutti i pazienti devono essere trattati come se avessero un ischemia acuta e / o di un vero e proprio infarto miocardico. Essi dovrebbero essere inizialmente trattati con l’ossigeno, una sonda per la misurazione della saturazione dell’ O2, l’accesso IV assicurato, monitoraggio ECG continuo e un ECG a 12 derivazioni rapidamente eseguito e trasmesso, se possibile. (Vedi tabella A.)

Una benzodiazepina deve essere somministrata per diminuire il dolore al torace del paziente e quindi diminuire il polso e la pressione sanguigna. Se il dolore toracico non è alleviato dalla benzodiazepina, si dovrebbe somministrare della nitroglicerina. Va sottolineato che gli esperti non sono d’accordo se siano le benzodiazepine o la nitroglicerina il miglior farmaco per i consumatori di cocaina con dolore toracico o se i due si completino a vicenda per fornire una migliore sollievo dal dolore toracico se usati insieme. I pazienti con dolore toracico dovrebbero ricevere quattro pastiglie di aspirina 81mg o una da 325mg. Anche se il dolore toracico negli utenti non-cocaina sono di solito trattati con nitroglicerina, noi, come altri, consigliano di iniziare con una benzodiazepina come il Valium (diazepam), Versed (midazolam) o Ativan (lorazepam) per il dolore toracico indotto dalla cocaina.
Anche se i beta-bloccanti sono utilizzati in pazienti con tachicardia e ipertesi con un aumento del tono simpatico a causa di ansia estrema, ipertiroidismo o il ritiro, sono controindicati nel trattamento nell’ ingestione acuta da cocaina. Il Beta-Blocco può consentire la stimolazione alfa incontrastato e causare emergenze ipertensive o altri effetti negativi
Sommario: Comunamente l’uso di cocaina provoca dolore toracico retrosternale che è classico per l’angina e lo fa in pazienti che possono avere anche sopraslivellamento ST imitando uno STEMI. Anche se la maggior parte dei pazienti con dolore toracico associato a cocaina non progrediscono a infarto miocardico, gli stessi sono a rischio significativo, e senza limiti di età, devono essere considerati potenziali pazienti con STEMI e trattati con aspirina e benzodiazepine. Il dolore toracico che non risponde ad una benzodiazepina dovrebbe anche essere trattato con nitroglicerina.
2. Dissezione aortica
Un altra potenziale mimica di infarto miocardico acuto (IMA) è la dissezione aortica.Sebbene la dissezione aortica è rara, il trattamento è molto diverso da quello dell’infarto miocardico. Questa differenza di terapia è molto importante in quanto i trattamenti utilizzati nella cura di un STEMI possono aumentare notevolmente morbidità e mortalità nei pazienti affetti da dissezione aortica.
Poiché i sintomi di dissezione possono essere molto simili a quelli di un infarto miocardico, i soccorritori devono rimanere vigili nel considerare la diagnosi quando si prendono cura di un paziente con dolore toracico. Purtroppo, la presentazione iniziale di dissezione aortica è comunemente persa dai soccorritori in campo e nel pronto soccorso.
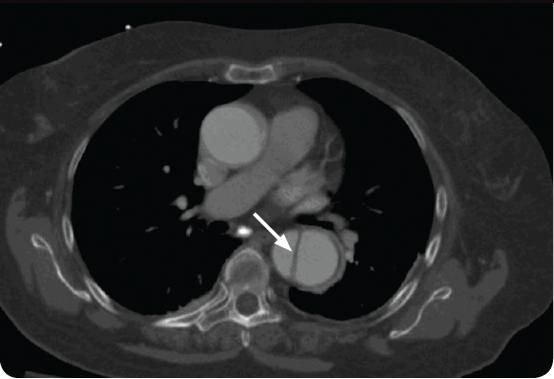
La dissezione aortica si verifica quando c’è uno strappo nel rivestimento interno dell’aorta (l’intima), che consente al sangue di sezionare in questo falso lume. (Vedi figura 1) L’aorta ascendente e discendente possono essere coinvolte, e gli uomini sono più comunemente colpiti rispetto alle donne.
Figura 1: dissezione aortica con falso lume indicato dalla freccia
Il fattore di rischio più comune Per lo sviluppo della dissezione aortica è l’ipertensione cronica. Alcuni altri fattori predisponenti includono la malattia del tessuto connettivo come la sindrome di Marfan, l’ingestione di cocaina, disturbi aorta, malattia della valvola aortica e la chirurgia cardiaca.
Come i pazienti con infarto miocardico acuto, i pazienti con dissezione aortica spesso non presentano sintomi di dissezione “classiche”, e la presentazione dipenderà da quale parte della aorta è coinvolta. Tuttavia, il sintomo di presentazione più comune è il dolore toracico che è acuto e massimo all’esordio, descritto come acuto o strappo, con radiazioni verso la parte posteriore. (vedi tabella B.)

Un altro indizio per la diagnosi di dissezione aortica è una discrepanza significativa della pressione arteriosa tra il braccio destro e il braccio sinistro o i polsi diminuiti nelle estremità inferiori rispetto all’ alto. Altri presentano segni / sintomi che possono includere mal di schiena, dolori addominali, sincope e paralisi acuta. Il dolore toracico associato con dissezione spesso non irradia al braccio o alla mandibola, come è più comune nell’infarto miocardico. La maggior parte dei pazienti ipertesi saranno all’esordio ipotesi, questo può essere un indizio importante per tamponamento cardiaco e arresto cardiaco imminente.
Alterazioni dell’ECG sono comuni nella cornice di dissezione aortica acuta e possono coinvolgere sopraslivellamento ST, depressione ST o inversioni dell’onda T. Gli studi hanno dimostrato che circa il 50% dei pazienti avrà cambiamenti ECG acuti sul loro primo ECG, mentre solo il 30% avrà un ECG normale senza anomalie.
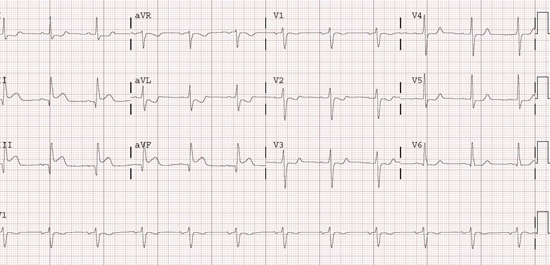
L’ elevazione ST può verificarsi come risultato di ipotensione, dissezione nella parete dell’arteria coronaria, occlusione ostiale o occlusione coronarica secondaria al rigonfiamento del falso lume. Gli ECG sono molto simili a quelli osservati nei pazienti con sindrome coronarica acuta o infarto miocardico. La più probabile delle arterie coinvolte saranno l’arteria coronaria destra, che porterebbe ad un classico infarto inferiore sul ECG con sopraslivellamento del tratto ST nelle derivazioni II, III e AVF. (Vedi figura 2)
Figura 2: L’infarto inferiore causato della dissezione, si estende nella coronaria destra in un paziente con una dissezione aortica acuta.
Questo spesso può portare a una diagnosi errata e la terapia standard per l’infarto miocardico con trattamenti come antiaggregante e la terapia trombolitica, che a sua volta può portare a complicazioni disastrose, come la propagazione della dissezione, tamponamento cardiaco o rottura aortica.
I pazienti con dissezioni che hanno variazioni ST-T sono a più alto rischio di morte e più probabilmente di avere complicazioni come shock, tamponamento cardiaco e significativo rigurgito aortico.
Come per qualsiasi paziente con dolore toracico, pazienti con sospetto di dissezione aortica devono ricevere la “prima mossa”. Se c’è un alto indice di sospetto per una dissezione, l’aspirina deve essere sospesa fino a quando vi sarà una con il medico.
L’attenzione dovrebbe essere data alla somministrazione di nitroglicerina. Mentre la nitroglicerina abbassa la pressione del sangue, può anche causare una tachicardia riflessa e aumento della contrattilità che peggiorare le forze di taglio sulla aorta già dilaniata, propagando così la dissezione. Infine, antiaggreganti piastrinici e trombolitici agenti dovrebbero essere evitati a tutti i costi.
Sommario: le dissezioni aortiche sono relativamente rare, ma sono spesso fatali. Solo la diagnosi precoce e la terapia può migliorare la possibilità di sopravvivenza. I soccorritori dovrebbero sempre chiedere ai pazienti con dolore toracico se: 1) è venuto improvvisamente; 2) se è stato massimo all’esordio; 3) se si sentiva come strappare o strappo. Se una di queste caratteristiche sono presenti, dovete sospettare una dissezione aortica e evitare somministrazione di nitroglicerina o aspirina, prima di parlare con un medico.
3. Pericardite
Il dolore toracico secondario a pericardite acuta è l’ennesima difficoltà per la valutazione del paziente da parte del soccorritore.Questo perché la presentazione, i sintomi e la presentazione dell’ ECG nel paziente con pericardite spesso imitano quelli di ischemia miocardica acuta o infarto. La pericardite è l’infiammazione o infezione della “sacca” che copre il cuore e di solito fornisce una copertura di lubrificazione indolore e sterile in cui il cuore racchiuso.
Il dolore toracico a causa di pericardite sono il 5% di tutte le visite in pronto soccorso dolore toracico in assenza di infarto miocardico. Negli Stati Uniti e in Canada, la pericardite è di solito causata da infezioni (virali, batteriche, fungine o parassitarie), immunologica (febbre reumatica, Il lupus eritematoso sistemico o poliartrite), malignità, indotta da farmaci o relativi a uremia.
Come per tutti i pazienti che richiedono assistenza ai soccorritori, tutte le chiamate per dolore toracico devono essere presi molto sul serio, e ischemia o infarto del miocardio devono essere prese in considerazione quale diagnosi differenziale. Vi sono, tuttavia, alcune caratteristiche del dolore associato con pericardite che possono aiutare a distinguere la presentazione tipica di infarto del miocardio.
Solitamente il paziente con infiammazione del pericardio, descrive febbre corrente o recente e il dolore di solito è aggravato da ispirazione o sporgendosi in avanti. Il dolore può migliorare inclinandosi all’indietro, e si può sentire uno sfregamento, che è il suono dell’ irritazione pericardica contro il cuore che batte. In generale, il paziente con pericardite acuta tende ad essere più giovane, ma mai lasciare che la regola l’età escluda qualsiasi diagnosi.
L’importanza dell’ECG a 12 derivazioni pre-ospedaliero è fondamentale per la cura di ogni paziente con dolore toracico, per l’ identificazione di uno STEMI e un intervento coronarico percutaneo (PCI) ha salvato molte vite. L’ECG associato a pericardite può imitare quella di uno STEMI, ed è per i paramedici di massima importanza comprendere le differenze fondamentali al fine di evitare l’attivazione di PCI falso e potenziali danni al paziente.
L’ECG tipicamente mostra un modello di ripolarizzazione precoce come si è visto in molti pazienti giovani, in buona salute, ma classicamente mostrerà diffusi segmenti ST verso l’alto concave nella anteriore e laterale non porta necessariamente a una distribuzione anatomica, che sarebbe molto rara in un STEMI. Ad esempio, l’elevazione ST nelle derivazioni inferiori (II, III, aVF) insieme anteriore (V1-V4) e antero-laterale cavi (V5, V6, I, L). Ci sarà anche la depressione del segmento PR diffuso, così come elevazione PR in AVR.
Giudizio di elevazione ST in più derivazioni che non vengono comunemente associate con un’arteria coronaria e una storia di febbre e dolore posizionale dovrebbe indurre a una possibile diagnosi di pericardite.
Occasionalmente, il paziente con pericardite svilupperà una collezione di fluido trasudativo o essudativo secondario al processo infiammatorio, causando tamponamento cardiaco fisiologico . Questi pazienti si presentano con sintomi di pericardite, oltre alla mancanza di respiro, toni cardiaci ovattati e possibile distensione venosa giugulare.
Questa complicazione di pericardite è importante e il paramedico deve esserne a conoscenza, come dare nitroglicerina per il dolore toracico in questa situazione può provocare grave ipotensione dalla perdita di precarico e l’arresto PEA risultante.
Inoltre, se si sospetta pericardite, servizi che trasportano agenti antipiastrinici avanzati, come il clopidogrel (Plavix) o prodotti di eparina, questi devono essere evitati, perché un piccolo versamento pericardico può essere trasformata in una grande e potenzialmente devastante tamponamento pericardico emorragico.
Sommario: la pericardite è una causa di dolore al petto che ogni soccorritore deve essere abile a riconoscere sia via spunti clinici e la sua manifestazione ECG. I pazienti con febbre, dolore toracico, pleurite e disagio posizionale, oltre a reperti ECG tipici dell’ elevazione non-anatomica ST depressione PR diffusa, dovrebbe essere considerato di avere questa condizione medica. Va inoltre considerato quando si vede un “massiccio infarto miocardico” nell’ ECG ma ancora il paziente sta bene e ha segni vitali stabili. La nitroglicerina e avanzati agenti antiaggreganti sono suggeriti durante il trasporto.
4. Pneumomediastino
Pneumomediastino è aria nel mediastino, che non includono l’aria all’interno della struttura dell’esofago o tracheobronchiale.Può essere dovuto alla rottura di alveoli nei polmoni che si traduce in dissezione aria lungo il bronco nel mediastino. E ‘anche causata da trauma diretto all’esofago, trachea, bronchi o mainstem che potrebbero verificarsi durante le procedure mediche.
Nei bambini, pneumomediasatinum può verificarsi a causa di aspirazione di corpo estraneo. Le cause negli adulti includono trauma contusivo toracico, esacerbazioni asmatiche, manovra di Valsalva e l’inalazione a forza contro la resistenza, specialmente nei pazienti fumatori droghe illecite come la cocaina, crack.
La sindrome di Borhaave è una rottura a tutto spessore dell’esofago causata da vomito forzato o una complicazione di recente esophogoscopy, e causerà pneumomediastino. È stato anche segnalato a causa di dissezione dalle strutture rottura nell’addome o retroperitoneo, come una rottura di una diverticolite.
I pazienti con pnemomediastinum generalmente si presentano con grave dolore toracico retrosternale. Esso può essere associata con scricchiolio udibile sul cuore durante la sistole, chiamato “il segno di Hamman” o “crisi di Hamman.” Inoltre, il crepitio può essere sentito lungo il soprasternale. I pazienti possono lamentare tosse, stridore o cambiamenti di voce con il dolore al petto. I pazienti si possono sentire come se stanno avendo un attacco di cuore, non possono respirare correttamente o hanno difficoltà a deglutire.
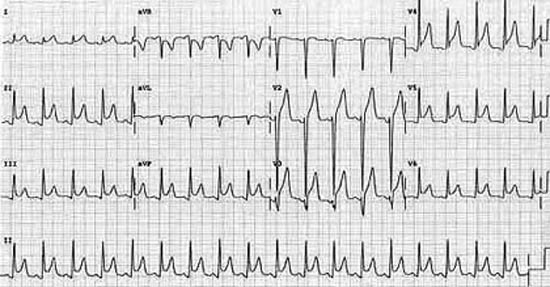
Pneumomediastino è stato associato con una varietà di reperti ECG, tra cui alternanza elettrica, inversione dell’onda T, la perdita di progressione onda R, QRS bassa tensione e persino STEMI. (vedere Figura 3) Alterazioni elettrocardiografiche più comunemente riportati sono inversioni dell’onda T e la perdita di progressione onda R nelle derivazioni anteriori.
Figura 3: alternanza elettrica come si può vedere in pnemomediastinum o pericardite con effusione
I meccanismi proposti per questi cambiamenti includono lo spostamento cardiaco a causa dell’aria nel pericardio, l’allargamento del ventricolo e l’interferenza dei segnali elettrici a causa di aria isolante il cuore. I consumatori di cocaina hanno spesso ECG anormali, molti con elevazione del tratto ST; i consumatori di cocaina con pneumomediastino possono avere ECG sospetti anche senza un STEMI.
Trattamento preospedaliero dovrebbe iniziare con O2 alto flusso, che può aiutare a iniziare il riassorbimento dell’aria mediastinica. L’ulteriore trattamento deve essere diretto verso la causa del pneumomediastino, come l’esacerbazione dell’asma, così come trattamento del dolore al petto.
Mentre molti casi di pneumomediastino in ultima analisi, non richiedono un trattamento specifico, condizioni come la sindrome di Borhaave, dove i contenuti del tratto gastrointestinale entrano nel mediastino, deve essere intrapresa una pulizia chirurgica per prevenire un infezione, che potrebbe essere fatale.
5. Pneumotorace
Il pneumotorace si verifica quando c’è aria nello spazio pleurico.I pazienti comunemente accusano dolore toracico e dispnea con insorgenza acuta. A seconda delle dimensioni del pneumotorace, l’esame fisico può rivelare diminuiti o assenti suoni polmonari sul lato del pneumotorace; i pazienti con pneumotorace sotto tensione possono inoltre presentare distensione venosa giugulare, deviazione tracheale, tachicardia ed ipotensione.
I pazienti giovani e in buona salute possono rimanere asintomatici fino a quando il pneumotorace cresce fino a circa il 40% o diventa sotto tensione. I pazienti con malattia cardiaca o polmonare sottostante svilupperà sintomi in una fase precedente di quei giovani, pazienti sani con un pneumotorace spontaneo a causa di meno riserva fisiologica.
Il pneumotorace comunemente è risultato di un trauma toracico con fratture costali. Tuttavia, i pneumotoraci possono verificarsi anche iatrogenicale o spontaneamente. Grandi fumatori di sesso maschile di età compresa tra 20-40, sono a più alto rischio per un pneumotorace spontaneo primario, definito come uno che si verifica in assenza di malattia polmonare. Pneumotoraci spontanei secondari sono quelli che si verificano in pazienti con malattia polmonare di base come la broncopneumopatia cronica ostruttiva, asma o insufficienza cardiaca congestizia.
Cambiamenti sull’ECG possono anche accompagnare un pneumotorace. In una serie di casi, fino al 23% dei pazienti ha avuto cambiamenti significativi ECG tra cui sopraslivellamento ST, depressione ST, inversione dell’onda T, deviazione assiale destra e complessi QRS a bassa tensione.
Meccanismi proposti per questi cambiamenti sono simili a quelli per pneumomediastino ed includono gli effetti isolanti dell’aria, alterazioni del moto pendolare del cuore e la rotazione del cuore. Inoltre, l’aumento della pressione intrapleurica può effettivamente limitare la contrattilità cardiaca e comprimere i vasi coronarici, diminuire il ritorno venoso e gittata sistolica, portando a tachicardia.
Anche se i pneumotoraci possono causare alterazioni elettrocardiografiche che simulano un infarto del miocardio, i soccorritori dovrebbero anche essere consapevoli che lo stress acuto di un pneumotorace può effettivamente causare un infarto miocardico.
Il trattamento del pneumotorace dipende dalla dimensione, sottostante la causa e la comorbidità. I pazienti con piccoli pneumotorace che sono in buona salute e emodinamicamente stabile, non richiedono alcun intervento. Nel pre ospedaliero, a tutti i pazienti deve essere somministrato O2 ad alto flusso, questo può aiutare a iniziare il riassorbimento del pneumotorace e migliorare l’ossigenazione.
I soccorritori dovrebbero mantenere un elevato livello di vigilanza per lo sviluppo della fisiologia tensione. La tensione si sviluppa quando c’è una “valvola unidirezionale” che continua a permettere all’aria di entrare nello spazio pleurico ma non di uscire, riempiendo di aria lo spazio tra il polmone e la parete toracica, eventualmente comprimendo le strutture della mediastino e petto controlaterale. Questo porta a tachicardia, ipotensione e dispnea ingravescente. Si tratta di una emergenza medica e richiede una rapida decompressione attraverso toracostomia ago, toracostomia dito o drenaggio toracico a seconda della situazione.
L’ago di decompressione nel secondo spazio intercostale nella linea medioclavicolare deve essere immediatamente eseguita, per protocollo o dopo il consenso della base, nei pazienti che diventano ipotensivo e non riescono a mantenere le loro saturazione di ossigeno superiore al 90% e / o in quelli che non possono più adeguatamente ventilare spontaneamente. In caso di insuccesso, una seconda decompressione deve essere tentata nel quinto spazio intercostale nella linea ascellare anteriore.
Sommario: Sia pneumomedisitinum e pneumotorace possono presentare dolore al petto e ECG acuti che imitano, in una certa misura, quella di un STEMI. Ciascuno deve essere incluso nella diagnosi differenziale, specialmente nei pazienti a rischio.
In chiusura
Diagnosi e cura di STEMI è uno dei tratti distintivi di competenza pre-ospedaliero. Al fine di essere un esperto nel trattamento di un STEMI, per prima cosa bisogna essere sicuri che il paziente non è affetto da un’altra causa di dolore al petto con i cambiamenti ST, come l’uso di cocaina, una dissezione aortica, pericardite, pneumomediastino o pneumotorace. Ci auguriamo che questo articolo si aggiunga alla capacità pre-ospedaliera del provider a differenziare uno STEMI dalle sue imitazioni più comuni.
| Fonte: http://www.jems.com/ |
| Traduzione: Matteo Poggiali |
| Le foto presenti sul sito sono state in larga parte reperite su Internet e quindi valutate di pubblico dominio. Se i soggetti o gli autori avessero qualcosa in contrario alla pubblicazione, non avranno che da segnalarlo all’indirizzo e-mail admin@soccorritori.ch, lo Staff provvederà prontamente alla rimozione delle immagini utilizzate. |